ENFEKSİYÖZ ENFLAMATUAR BOZUKLUKLAR
REAKTİF LENFADENOPATİ
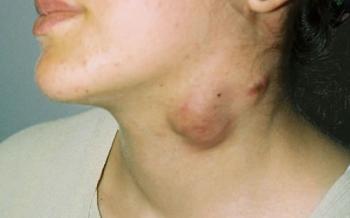
Antijen veya infiltrasyona cevap olarak lenf nodlarının büyümesidir. Akut veya kronik, lokalize veya yaygın olabilir. Normal ölçülerde veya hafif büyümüş, iyi sınırlı, multipl oval biçimli nodlardır.
Etyolojide; viral, bakteriyel, parazit veya fungal enfeksiyonlar, kimyasal ilaçlar veya yabancı antjenler etken olabilir. Ateş, hızlı büyüme, ağrı, hassasiyet, eritem enflamatuar etyolojiyi düşündürür. Reaktif viral lenfadenopati, çocuklarda en yaygın adenopati sebebidir. Bu kitleler genelde Üst solunum yolu enfeksiyonu(ÜSYE) semptomlarıyla birliktedir. En yaygın viral ajan; adenovirus, rhinovirus ve entrovirustur. Bu reaktif lenfadenopatiler(LAP), 1-2 haftada geriler. Tedavi genelde gözlemdir. 4-6 haftada gerilemeyen 1 cm.den büyük adenopatilerin patolojik olduğu düşünülür. Eğer adenopati inatçı olursa fungal, granülomatöz veya neoplastik gibi diğer sebepler düşünülerek biopsi alınabilir.
Bilgisayarlı tomografide(BT) ; homojen, iyi sınırlı, kasa göre izodens veya hipodens dir. Ultrasonografide(USG), vasküler hiluslu, ekojenik, oval biçimli nodlardır. En uygun görüntüleme olan kontrastlı bilgisayarlı tomografi(KBT), reaktif lenfadenopatiyi süpüratiften ayırır, apseyi sellülitten ayırır. Kontrastla kistik veya süpüratif intranodal değişimler tesbit edilir. Akut enflamatuar boyun kitlesi olan 210 pediatrik hastadan 185 ine boyun dopler ve USG si yapılmış, 25 hastaya BT uygulanmış, 185 hastanın 184 ünde USG yeterli bilgi sağlamıştır(%99.5)). BT nin USG ye üstünlüğü; her iki yüzeyel ve derin boyunu gösterir, enfeksiyonun anatomik planlara yaygınlığında daha belirleyicidir.
Ebstein-Barr(EBV) veya enfeksiyöz mononukleoz, lastik kıvamında, mobil, yaygın, 2 cm.den büyük lenfadenopatiler yapabilir, genelde tonsil ve adenoid gibi lenf dokularının büyümesiyle beraber olur. EBV li hastalarda ateş ve farenjit vardır. Enf.mononukleozda adenopati 4-6 hafta devam edebilir. Tedavi destek amaçlıdır.
En yaygın semptomlar, sert bazan fluktuan, mobil, subkutan nodal kitlelerdir. Bakteriyel adenit ve kedi tırmığı hastalığında ağrılıdır.
Etken mikroorganizma; İnfantlarda Staf.aeirus, grup B.Streptokok, Kavasaki hast., 1-5 yaş grubunda Staf.aeirus, gr.A beta hem.streptokok, atipik mikobakteri, 5-15 yaş grubunda ise aneoroblar, toxoplasma, kedi tırmığı hast.,Tüberküloz(Tbc) ön plandadır.
Reaktif lenfadenopatinin patolojisinde; nonspesifik reaktif özellikler görülür. Mikroskopik incelemede foliküler hiperplazi, parakortikal hiperplazi, sinüs histiosis, farklı evrelerde lenfoid hücrelerin polimorf özellikleri görülür.
Tedavide; Eğer bakteriyel sebep varsa antibiyotik kullanılır. Kedi tırmığı etken ise spontan regresyon olur.
Antibiyotiğe yetersiz cevap, hızlı büyüme, sert preauricular, supraklavikular, posterior servikal nodlar, mediastinal- abdominal LAPlar, ateş ve kilo kaybıyla sistemik semptomlar varsa İİAB veya açık biopsi gerekir. 3-6 ayı geçen inatçı adenopatilerde lenfoma, metastaz veya Tbc.yi dışlamak için tekrar İİAB önerilir.
HİV LE BİRLİKTE OLAN ENFLAMATUAR BOZUKLUKLAR
1.Servikal adenopati: HİV li hastaların %12-45 inde servikal adenopati mevcuttur, idyopatik foliküler hiperplazi gelişir. Tedavi olarak altta yatan HİV enfeksiyonunu tedavi etmelidir.
2.Persistan generalize lenfadenopati: HİV enfeksiyonlu hastalarda enfeksiyon veya neoplastik sebep olmaksızın ortaya çıkan adenopatidir.
BAKTERİYEL LENFADENOPATİ
1.Süpüratif lenfadenopati
Süpüratif lenfadenitte, lenf nodu içinde püy formasyonu vardır. Lokalizasyon olarak herhangi bir lenf nodu grubunda görülür, çoğunlukla retrofarengeal, jugulodigastrik, submandibular lenf nodları tutulur. İçinde apse odağı olan 1-4 cm. büyüklüğünde, morfolojik olarak ovoid veya yuvarlak, kistik görünümlü, sıklıkla kenarları net olmayan kitlelerdir
En uygun görüntüleme olan kontrastlı BT de, ortası hipodens kalın kenarlı lenf nodu görüntüsü vardır, komşu yağ ve subkutan dokuda bariz opasite(flegmon, selülit) görülür. Apse formasyonu, düzensiz, periferden düşük dansiteli sıvı imajı vardır. USG da santral ekojenite düşüktür. Ayırıcı tanıda brankial kist, nodal yağ metaplazisi, tbc.lenfadenit, atipik mikobakteriel lenfadenit, nekrotik metastatik nodlar göz önünde tutulmalıdır.
Etyolojide farenjit, sinüzit, tükrük bezi enfeksiyonları, dental ve mandibula enfeksiyonları rol oynar. Önce komşu lenf nodları reaktif olarak büyür, sonra süpüratif hale dönüşür. Tedavi edilmezse nodlar rüptüre olur, immün sistem zayıfsa apse gelişir.
En yaygın pediatrik ve genç erişkinlerde görülür. Sosyo ekonomik seviyesi düşük toplumlarda enlamatuar hastalıklar en yaygın boyun kitlesi nedenidir. Irak’ta yapılan bir çalışmada pediatrik grupta oran %57.8 bulunmuştur. Hindistanda yapılan bir çalışmada oran % 54 tür. Amerika da 464 pediatrik boyun kitlesinde enflamatuar oranı %27 saptanmıştır. Türkiyede bütün yaş gruplarını kapsayan bir çalışmada enflamatuar boyun kitlesi oranı % 33.4 tür. Enflamatuar kitlelerin en yaygın sebebi olarak %40.28 ile Tbc.lenfadenit tesbit edilmiştir.
Fluktuan bir boyun kitlesi üzeri eritemli ve sıcaksa apse gelişmiştir, drenaj ve aspirasyon gerekir.
Klinik semptomlar; boyunda ağrılı kitle, deride renk ve ısı değişikliği, ateş, zayıf oral alımdır. Kan sayımında lökosit ve sedimantasyon yükselmiştir. Etken bakteriler, reaktif adenopati mikro organizmalarıyla aynıdır.
Patolojide mikroskopik özellikler olarak; akut enflamatuar hücre infiltrasyonu, arka planda nekroz, nötrofil mevcudiyeti görülür.
Prognoz; konglomere süpüratif nodlar apse formasyonu ve rüptürle sonuçlanır.
Tedavide primer kaynağa yönelik antibiyotik, büyük süpüratif nodlarda veya apselerde insizyon, drenaj, atipik mikobakteriyel adenitte eksizyon önerilir.
Toksoplasmozis
Toksoplasmozis, kedilerden insanlara taşınabilen bir servikal adenopati nedenidir. İyi pişmemiş et veya kedi feçesindeki oosit ekstrelerinin alımı, transplasental geçiş, organ nakli ve kan transfüzyonu yoluyla alınan toksoplazma gondii sebep olur. T.gondii, tüm memelilerde dünya çapında dağılıma sahip bir protozoan parazittir. İmmün sistemi sağlam hastalarda toksoplazma organizmaları ile ortaya çıkan en sık enfeksiyon tablosu; ayrı ayrı bulunan sert, hassas olmayan, süpürasyonsuz, 3 cm.den küçük servikal lenf nodu büyümesidir.
İmmün sistemi baskılanmış hastalarda ensefalit, pnömoni, akut respiratuar yetmezlik gelişebilir. Ateş, kırıklık, kas ağrısı, boğaz ağrısı, isilik, hepatosplenomegali ve dolaşımda atipik lenfositler ortaya çıkabilir.Hastalığın prevelansı çevre, iklim, yaşayan hayvanlar, sanitasyon seviyesine göre değişir. Amerikada 6-49 yaş arası yapılan seroepidemiyolojik taramalarda %11 kişide T.gondii seropozitif bulunmuştur.
Tanı için lenf nodundan biopsi alınır. Florid reaktif foliküler hiperplazi, epiteloid histiosit kümeleri ve monositoid B hücreleriyle sinüzoidal şişme spesifik histolojik triadı, toksoplazmik lenfadenit için tanı koydurucudur. Tanı serolojik testlerle teyid edilebilir veya biopsi materyalinden elde edilen toksoplazma türlerinin deoksiribonukleik asidin polimeraz zincir reaksiyonu sonucu izolasyonu da gittikçe artan öneme haizdir.
Tedavi, immün sistemi sağlam kişilerde gereksizdir. Semptomlar ve lenfadenopati spontan olarak haftalar ile birkaç ay içinde geriler. Tedavi gerektiğinde sulfonamidler veya primethamin ile medikal tedavi yapılır.
Tularemi
Etken Francisella tularensis tir. Tavşanlar, keneler veya kontamine suyla bulaşır. Hastalarda ateş, titreme, baş ağrısı ve yorgunluk gibi sistemik semptomlarla birlikte tonsillit ve ağrılı LAP vardır. Tularemi, glandüler, oküloglandüler, ülseroglandüler veya orofaringeal formda uzun süreli servikal lenfadenopatiye sebep olabilir. Orofarengeal tularemide tonsiller lasere olabilir, oral mukozada ülserler gelişebilir. Büyük konglomere tek veya iki taraflı multipl yumurta büyüklüğünde adenopatiler görülür. Lenf nodlarında süpürasyon gelişebilir.
Ülkemizde son on yılda bakteriyel tularemi vaka sayısında artış görülmektedir. Tüberküloz ve tularemi lenfadenit, klinik ve histopatolojik olarak birbirleriyle karışabilmektedir. Kazeifiye granülomatöz lenfadenit tanısı hem Tbc. hemde Tularemi için geçerlidir, aynı histopatolojik bulgular her iki hastalık için geçerlidir. Kazeifiye nekroz, nötrofiller olmaması, bazan intraselüler veya ekstraselüler granülom, ARB bulguları Tbc.lenfadenit için geçerlidir. Tularemide granülom kenarları keskindir, içinde az sayıda dev hücreler görülür.
Türkiye de yapılan bir çalışmada, tularemiye bağlı servikal lenfadenit ön tanılı hastalarda M.tuberculosis varlığının ortaya konmuş olması özellikle her iki hastalığın da endemik olduğu geniş bir coğrafik bölge için önemli bir katkı sağlamıştır. Bu araştırma, ülkemizde orofarengeal tularemi ön tanısı nedeniyle alınan örneklerde, Tbc. lenfadenitine yönelik yapılmış ilk çalışma olması nedeniyle önem arzetmektedir.. Bu çalışmada belirtilen durumun aksine, akut tonsillofarenjiti takiben gelişen servikal lenfadenit nedeniyle penisilin ve türevleri ile tedavi edilen ve fayda görmeyen bazı olgularda, klinik ve eksizyonel biyopsi sonrası histopatolojik görünüm nedeniyle orofarengeal tularemiye bağlı olan lenfadenitler, servikal Tbc. lenfadeniti olarak değerlendirilmekte ve hastalar yanlış tanı alarak uzun süreli antitüberküloz tedavisiyle takip edilebilmektedirler. Ülkemizde bu konuyu irdeleyen yakın zamanda yapılan bir seroepidemiyolojik çalışmada M.tuberculosis'in etken olduğu düşünülen servikal lenfadenitli 1170 olgu araştırıldığında 79 (%6.75)'unda tularemi antikor varlığı gösterilmiştir. Diğer bir çalışmada ise Bursa ve çevresinde, histopatolojik olarak servikal TB lenfadenit tanısı konulan 32 hastanın parafin doku blok preperatlarında PCR yöntemiyle Francisella tularensis ve M.tuberculosis varlığı araştırılmıştır. Belirtilen çalışmada önceden kazeifiye granülomatöz lenfadenit olarak değerlendirilerek Tbc. lenfadenit tanısı ile tedavi alan 6 (%19) hastada, servikal lenf nodu örneklerinde PCR yöntemi ile tularemi pozitif olarak saptanmıştır.
Türkiye ve benzer ülkelerde kontamine sular, klorlanmamış kaplıca sularıyla tularemi insana geçer. Serolojik testler ve kültürle tanı kesinleştirilir.
Tularemi tedavisinde 10-21 gün süreyle streptomisin, gentamisin, siprofloxasin, doksisilin veya kloramfenikol yeterli ve etkili olabilir.
Brucelloz
Bruselloz, gram negatif bir basil olan brusellanın neden olduğu bir hastalıktır. En yaygın çocuklarda pastörize edilmemiş sütle geçer. Endemik bir hastalıktır.
Hayvanlar arasında oldukça yaygındır. Ülkemizde Konya, Diyarbakır, Şanlıurfa yöreleri nde daha sık görülür. Kırsal kesimlerde B.melitensis, büyük şehirlerde B.abortus infeksiyonu sıktır.
Belirtiler öğleden sonraları başlar. Akşamları üşüme-titreme ile yükselen ateş, sabaha doğru bol terleme ile düşer( Ondülan Ateş). Gezici eklem-kas ağrıları ve tutulumu gözlenebilir. Orşit, menenjit gibi çoklu sistem tutulumu görülebilir. Yaygın servikal lenfadenopati, ateş, halsizlik ve yorgunluk vardır. Seroloji ve kültürle tanı konur. Tedavide klinik tabloya göre streptomisin, doksisilin, rifampisin, trimetoprim-sulfametoksazol veya tetrasiklin kullanılır.
GRANÜLOMATÖZ HASTALIKLAR
Kedi tırmığı hastalığı, aktinomikoz, atipik mikobakteri, tüberküloz, atipik tüberküloz ve sarkoidoz boyunda granülomatöz adenopati yaparlar.
Kedi tırmığı hastalığı
Kedi tırmığı hastalığının etkeni olan Bartonella henselae, granülomatöz servikal lenfadenite neden olabilen bir organizmadır. Bu enfeksiyon, konjuktivit ile preauriculer lenfadenopati olarak tanımlanabilir(Parinauds’un oküloglandüler sendromu).(6). Bu hastalık kedilere özellikle yavru kedilere maruz kalan küçük çocuklarda nisbeten yaygın görülen bir enfeksiyondur. İnokülasyon çevresinde 2 cm.den büyük, izole mobil, fluktuan, eritamatöz, sıcak,hassas adenopatiler, ateş ve halsizlik vardır. Lenfadenopatiler, preauriculer ve submandibuler bölgede lokalizedir.
Tanı, indirekt fluoresein antikorlarla yapılan serolojik testlerle konur. Biopside özel şartlar altında ve yeterli zamanda kültüre edilebilen numunelerde küçük pleomorfik gram negatif çubukların görülmesi, Warthin-Starry boyamayla basilin görülmesi tanıyı koydurur. Kedi tırmığı hastalığı benigndir, genelde kendini iyi sınırlandırır. İmmün sistemi sağlam hastalarda enfeksiyon ve adenopati genellikle spontan olarak birkaç hafta ile ay arasında geriler ve antibiyotik tedavisi endike değildir. AİDS gibi kazanılmış immün yetmezlik sendromlu hastalar, ömür boyu bir makrolid veya tetrasiklin ile supresif tedaviye ihtiyaç gösterebilir..
Aktinomikozis
Oral servikofasial aktinomikozis, yumuşak doku kitlesi veya multiloküler apse formasyonu, normal doku düzeylerinin harabiyeti ve makroskopik veya mikroskobik olarak sülfür granüllerinin varlığı ile karakterize olan seyrek bir enfeksiyondur. Çalışmalar aktinomikozun %50-90 oranında baş-boyun bölgesinde lokalize olduğunu gösrtermiştir.. Klasik olarak yavaş büyüyen, ağrısız, sert, muhtemelen submandibuler bir kitle olarak görülür. Fakat hızlı ilerleyen, ağrılı, boyun veya yüzde ateş ve lökositoz ile birlikte fluktuan bir enfeksiyon olarakta görülebilir.
Enfeksiyon, büyük, gram pozitif anaerob bir basil olan Actinomyces israelii hakimiyetinde oral mikroorganizmaların karışımı suretiyle gelişir. Aktinomikozis daha sıklıkla ağız hijyeni zayıf veya mukozal travması olan kişilerde görülür ve antibiyotik çağı ile insidansı azalmıştır. Apse formasyonu lokal invazyonla genişler. Hematojen yolla beyin ve akciğere geçebilir, lenfoid yayılım seyrektir.
Ülkemizde yapılan bir vaka sunumunda, submandibuler bölgede antibiyotik tedavisine cevap vermeyen ağrısız submandibuler glanda komşu 2cm. boyutunda bir lenfadenopati eksize edilmiş, patolojisinde kalın fibröz kapsüllü, merkezinde lenfoid foliküller arasında fibröz bantların olduğu, aktinomiçes sülfür granülleriyle karakterize mikroapseler saptanmıştır.
Tedavide, apse drenajına pek ihtiyaç duyulmaz. Uzun süreli yüksek dozda penisilin, tetrasiklin, eritromisin veya klindamisin ile antibiyotik tedavisi nüksleri önlemek için gereklidir.
Atipik mikobakteriel lenfadenit
Atipik mikobakteri, tipik olarak pediatrik popülasyonda parotis veya boyun anterior üçgende lokalize tek taraflı boyun kitleleri şeklindedir. Endürasyon, ağrılı, kırmızı-kahverengi renkte bir cilt vardır. Tanı kültür ve deri testleriyle konur. Nontüberküloz lenfadenitte boyundan izole edilen en yaygın nontüberküloz mikobakteri Mikobakterium avium komplekstir. Tüberkülin cilt testi(PPD) sıklıkla pozitiftir(10-15 mm. şişlik), fakat belirgin şekilde bir pozitif test(>20mm) tüberküloz için daha geçerlidir.Yapılan bir çalışmada tanı kriterleri aşağıda sıralanmıştır; 1-Pozitif PCR veya kültür, 2- pozitif deri testi(PPD>6mm), 3-mikobakteri enfeksiyonuyla uyumlu histopatolojik özellikler ve/veya asit faz basil için pozitif direkt SMR. Diğer kriterler; akciğer grafi normal, PPD<15mm, erişkin tüberkülozlu ile temas olmaması, aile üyelerinde PPD negatif olması, diğer granulomatöz adenit etyolojinin dışlanması.
Komple cerrahi eksizyon küratif olabilir. Nüksler genelde, basit insizyon ve drenaj veya inkomplet eksizyon sonrası olur. Cerrahinin en büyük riski fasiyal sinirin marjinal mandibuler dal disfonksiyonudur, yakın bir çalışmada bu oran %24,6 bulunmuştur. Tedavide drenaj, küretaj, eksizyon ve antibiyotik tedavisi kombine olarak kullanılabilir.
Tüberküloz lenfadenit(Skrofula)
Ekstrapulmoner tüberkülozun en sık görülen şeklidir. Çocuklara göre erişkinlerde yaygındır. Mevcut lenfadenopatiler diffüzdür, mikobakteriyele göre bilateraldir. Tüberkülin cilt testi(PPD) güçlü bir şekilde pozitiftir(>20mm). Hasta çoğu kez semptomsuzdur ve aktif tüberkülozun diğer belirtilerini göstermez. Bununla beraber çocuklar ve immün suprese yetişkinler aynı anda ortaya çıkan pulmoner hastalıklara tutulabilirler. Ağrılı şişlikler, düzensiz ülsere lezyonlar, gece terlemesi, boyunla birlikte mediastende kitleler görülebilir.
Son 20-30 yılda Türkiye’de spesifik bakteriyel enfeksiyonlarda azalma olmuştur. Bunlardan en önemliside tüberkülozdur. İlginç olanı pulmoner Tbc. azalırken ekstrapulmoner Tbc.de artma olmuştur. En yaygını da Tbc.servikal lenfadenittir.
İİAB genellikle granülomu ve bazan asite-alkaliye dirençli basilleri ortaya çıkarır. Spesmen kültürü, sıklıkla tbc.lenfadenitten diğer mikobakteri ve mantarlar tarafından oluşturulan formları ayırdetmek için önemlidir.Bazı klinisyenlere göre Tbc.lenfadenit için patolojide kazeifiye nekroz görmek yeterlidir. SMR, kültür gibi bakteriyolojik incelemelerde bakteri sayısının azlığından dolayı vakaların yarısında sonuç negatif çıkar. Türkiye gibi rutin BCG aşısı uygulanan ülkelerde PPD pozitifliği, ne latent nede aktif Tbc. enfeksiyonu demek değildir
Scrofula olarak bilinen Tüberküloz lenfadenit tedavisi, lokal hassasiyet ve kültür sonuçlarına bağlı olmasına rağmen antitüberküloz medikal tedavidir. 9 ay süreyle izoniazid ve rifampin, veya 6 ay süreyle izoniazid, rifampin ve prazinamid yeterlidir.
Sarkoidoz
En sık hayatın ikinci dekadında görülen halsizlik ve kilo kaybı yapan bir multisistem hastalığıdır. Çoğu hastada spontan olarak gerileyen pulmoner bulgular vardır. Akciğer grafide hiler adenopati görülür. Klinik belirtilerin çoğu pulmoner sistem ve yakın torasik lenfatiklerle ilgilidir. Klinik spektrum herhangibir organı ilgilendirebilir. Baş-boyun belirtiler %10-15 hastada saptanır, en yaygın bulgu servikal adenopatidir.
Sarkoidoz, kronik bir granülomatöz hastalıktır, ilgili organ için kazeifiye olmayan granülomlar vardır. Fizyopatoloji olarak; sitokin aktivasyonu ve T hücre stimülasyonu, bir immün cevap olarak antijenle makrofajlar ortaya çıkar. Sarkoid granülomlar içinde dev hücreli histiositler görülür. Granülom ortasında CD4+T hücreleri, epitelyal kenarda CD8+ hücreler bulunur.
Etyolojide; sarkoidozun kesin sebebi bilinmemekle birlikte genetik faktörler, infeksiyöz ajanlar ve çevre faktörleri etkili olabilir.
İlk teşhiste hastaların üçte biri asemptomatiktir, diğer üçte birinde ateş, kilo kaybı, halsizlik gibi genel semptomlar vardır. Klinik şüphe inatçı kuru öksürük,göz veya deri belirtileriyle başlar.
Tedavide hastalığın ciddiyetine göre kortikosteroidler kullanılabilir.
Kimura hastalığı
Kimura hastalığı, eozinofilik lenfogranüloma veya eozinofilik hiperplastik lenfoganüloma olarak ta isimlendirilebilir. 1948 de Japonyada Kimura ve Ishikawa bu ismi vermiştir.
Primer olarak Asya erkeklerinde baş boynun kronik enflamatuar bir hastalığıdır. Üçlü triad: 1- Ağrısız tek taraflı servikal adenopati, 2- Kan ve doku eozinofilisi, 3- Bariz serum IgE yüksekliği
Majör salivar glandlarla birlikte regional lenf nodlarını tutan tümöre benzer subkutan nodüller olarak ortaya çıkar.Etyolojisi bilinmiyor, allerjik ve otoimmün teoriler öne sürülmektedir.
USG de, hiperekoik bantların yarattığı tüylü görüntülü hipoekoik kitlelerdir.
Tedavi: İlk teşhiste konservatif cerrahi eksizyon, %25 rekürrens. Eğer semptom ve bulgular yoksa gözlem. Kür olmayanlarda intralezyonal veya oral steroid kullanılır.
FUNGAL ENFEKSİYONLAR
İmmün sistemi baskılanmış hastalarda boyunda fungal enfeksiyonlar gelişebilir. En yaygın organizmalar Candida, Histoplazma ve Aspergillustur. Serolojik ve fungal kültürler teşhis koydurur. Amfoterisin-B gibi agresif, sistemik antifungal tedavi kullanılır.
NONENFEKSİYÖZ ENFLAMATUAR BOYUN KİTLELERİ
Rosai-Dofman hastalığı(Sinüs histiositozis)
İlk defa 1965 de tarif edilmiştir. Çocuklarda massif, gergin olmayan servikal adenopati, ateş ve deri nodülleri vardır. Benign kendini sınırlandıran lenfadenopatiyle karakterizedir. Nadir bir hastalık olup sebebi bilinmiyor, idyopatik, herpes veya Ebstein-Barr gibi viral enfeksiyon bağlı olabileceği belirtilmiştir. Vakaların % 40 ında ekstranodal tutulum vardır, daha çok deri, nazal kavite ve paranazal sinüsler tutulur. Biopsi; klasik dilate sinüsler, plazma hücreleri ve histiosit proliferasyonunu gösterir. Histiosit stoplazması içinde sağlam lenfositler bulunur. Sınırlı lokal LAP cerrahi olarak çıkarılır. Multipl ve sistemik nodal hastalıkta kortikosteroid ilk tercihtir. Diğer tercihler immünomodülatörler veya stotoksik kemoterapidir.
Kawasaki hastalığı
Çocuklarda akut bir multisistem vaskülit hastalığıdır. Hastalarda birkaç semptom vardır;akut, servikal lenfadenopati, eritem, ödem, el ve ayaklarda soyulma, polimorf ekzantem, konjuktival enfeksiyon, dudak ve oral kavitede eritem görülür. Tanı klinik belirtilerle konur. Aspirin ve immünglobulinler tedavide kullanılır. Nadir bir hastalık olup kardiak komplikasyonlar gelişebilir.
Castleman hastalığı
Bu hastalık seyrek görülür, kaposi sarkomu ve lenfoma gelişimi açısından potansiyel benign lenfoepitelyal bir hastalıktır. İkinci ve dördüncü dekatta pik yapar. En yaygın torasik lenf nodlarında(%70) görülür, takiben pelvis, abdomen, retroperiton, iskelet kasları, baş ve boyunda (%15) görülür. Boyun lezyonlarının çoğu unifokaldir. Çok nadiren ekstranodal olarak parotis, submandibular gland, parafarengeal alan, ağız tabanı ve larinkste rapor edilmiştir. Boyutu 5-10 cm.çapında, soliter, ovoid boyun kitlesi şeklindedir. Kontrastlı BT de ortada bariz homojen tutulum vardır, çevrede nadiren heterojen artış görülür..
Klinik olarak unifokal asemtomatik kitledir. Plazma hücre tipinde genel semptomlar, ateş, diyare, halsizlik, kilo kaybı, hepatosplenomegali, hematolojik bulgular olabilir.
Lenfadenopatinin tanısında İİAB en iyi tanı yöntemidir. Sitolojide; hyalin vasküler tip(%90) veya plasma hücreli tip(%10) görülür.
Tedavi cerrahidir ve tam kür sağlanır. Anrezektabl, inkomplet rezeksiyon, rekürrens vakalarda destekleyici olarak radyoterapi ve kemoterapi düşünülür)